Durerea de spate este destul de frecventă. Poate fi cauzată atât de oboseală obișnuită, cât și de leziuni și patologii grave. Dacă durerea este severă sau nu dispare după odihnă, este important să consultați un medic pentru a exclude condițiile periculoase.
Cum poate fi durerea în partea inferioară a spatelui?
Durerea în partea inferioară a spatelui poate fi ascuțită sau dureroasă, apare brusc sau crește treptat, apare cu sarcini sau anumite mișcări (de exemplu, îndoire) sau persistă indiferent de ceea ce face persoana.
Durerea poate fi punctiformă sau radiantă (adică se răspândește în alte zone). În acest caz, o persoană are dureri nu numai în spate în regiunea lombară, ci și în alte părți ale corpului, cum ar fi abdomenul inferior, perineul, piciorul sau fesa.
Durerea lombară poate include rigiditate în mișcare sau spasme musculare. Persoana poate avea dificultăți să se aplece sau să se ridice dintr-o poziție întinsă, să stea în picioare cu spatele drept sau să mențină postura în timpul mersului.
Dacă durerea este cauzată de un spasm muscular sau de un nerv ciupit, aceasta poate fi insuportabilă și chiar invalidantă. O astfel de durere te obligă să stai în pat până când primești ajutor medical.
De ce mă doare partea inferioară a spatelui?
Cea mai frecventă cauză a durerii în partea inferioară a spatelui este una sau alta patologie a sistemului musculo-scheletic: entorse, ciupit, inflamație. Se găsesc adesea la bărbații care lucrează cu mâinile lor, la sportivi și la tinerele mame.
De asemenea, disconfortul în partea inferioară a spatelui poate fi un semn al unor boli acute sau cronice ale organelor interne. Acest lucru se întâmplă din cauza faptului că impulsurile dureroase pot fi transmise de-a lungul fibrelor nervoase către regiunile învecinate. În acest caz, ei spun că durerea „radiază" în partea inferioară a spatelui.
Boli ale sistemului musculo-scheletic care provoacă dureri în partea inferioară a spatelui
Cel mai adesea, durerea lombară este cauzată de leziuni și patologii ale sistemului musculo-scheletic - entorse musculare și ligamentare, leziuni ale coloanei vertebrale, hernie și proeminență a discurilor intervertebrale, inflamații ale articulațiilor, boli ale oaselor.
Deformari si entorse ale muschilor si ligamentelor
Astfel de răni pot apărea din cauza mișcării incomode dacă o persoană ridică ceva foarte greu sau nu respectă măsurile de siguranță atunci când manipulează obiecte voluminoase. De asemenea, te poți răni în timp ce faci sport sau dacă pur și simplu strănuți fără succes.

Durerea lombară poate apărea dacă ridicați obiecte grele fără a respecta măsurile de siguranță.
Cu entorse și încordări, durerea se intensifică în timpul mișcării și pot apărea spasme în mușchi. Poate fi dureros pentru persoană să meargă, să se aplece înainte sau să își țină spatele drept.
Diagnosticul deformării și entorsei mușchilor și ligamentelor se bazează pe datele de la un examen fizic și studii instrumentale - ecografie, raze X, RMN al regiunii lombare. Dacă bănuiți o entorsă sau o deformare a mușchilor sau ligamentelor, trebuie să contactați un traumatolog ortoped.
Tratamentul constă în ameliorarea durerii acute și a spasmelor musculare folosind comprese cu gheață, calmante și medicamente pentru ameliorarea spasmelor musculare (relaxante musculare). Este important să acordați odihnă zonei deteriorate pentru a permite țesutului să se recupereze - acest lucru durează de obicei aproximativ 2 săptămâni. După aceasta, este important să începeți reabilitarea: sunt indicate exerciții de kinetoterapie care vizează restabilirea funcției musculare.
Fără tratament, tulpinile și entorsele duc la o mobilitate limitată: încercând să nu rănească zona deteriorată, o persoană reduce activitatea, ceea ce poate duce la creșterea în greutate, scăderea rezistenței osoase și pierderea masei musculare.
Leziuni ale coloanei vertebrale
Deteriorarea (de obicei, o fractură) la una sau mai multe vertebre are loc ca urmare a căderilor, accidentelor, sportului sau rănilor casnice. La persoanele cu tulburări de densitate osoasă (cum ar fi osteoporoza), astfel de leziuni pot fi cauzate chiar și de expuneri minore.
Tratamentul leziunilor coloanei vertebrale este de a preveni deplasarea și deformarea ulterioară a discurilor coloanei vertebrale. Dacă deteriorarea nu este gravă, se recomandă să dormi pe o suprafață tare și să limitezi activitatea fizică. Dacă afectarea este semnificativă, se folosesc metode chirurgicale pentru fixare.
Fără tratament, deteriorarea discurilor spinale poate provoca stenoză (îngustarea) canalului spinal, tulburări neurologice, inclusiv sciatica - fibre nervoase ciupit care se extind de la coloană vertebrală.
Patologiile discului intervertebral
Discurile intervertebrale sunt plăci fibrocartilaginoase cu conținut asemănător jeleului situat între vertebre. Acţionează ca perne de absorbţie a şocurilor pentru vertebre, asigurându-le mobilitatea. Discurile pot fi dislocate (proeminente) sau rupte (hernie), provocând dureri severe și limitând mobilitatea coloanei vertebrale.
Herniile și proeminențele intervertebrale pot apărea la persoanele cu mușchi slabi și exces de greutate, la cei care duc un stil de viață sedentar sau ridică obiecte grele. Persoanele care fumează sunt mai susceptibile la patologiile discurilor intervertebrale.
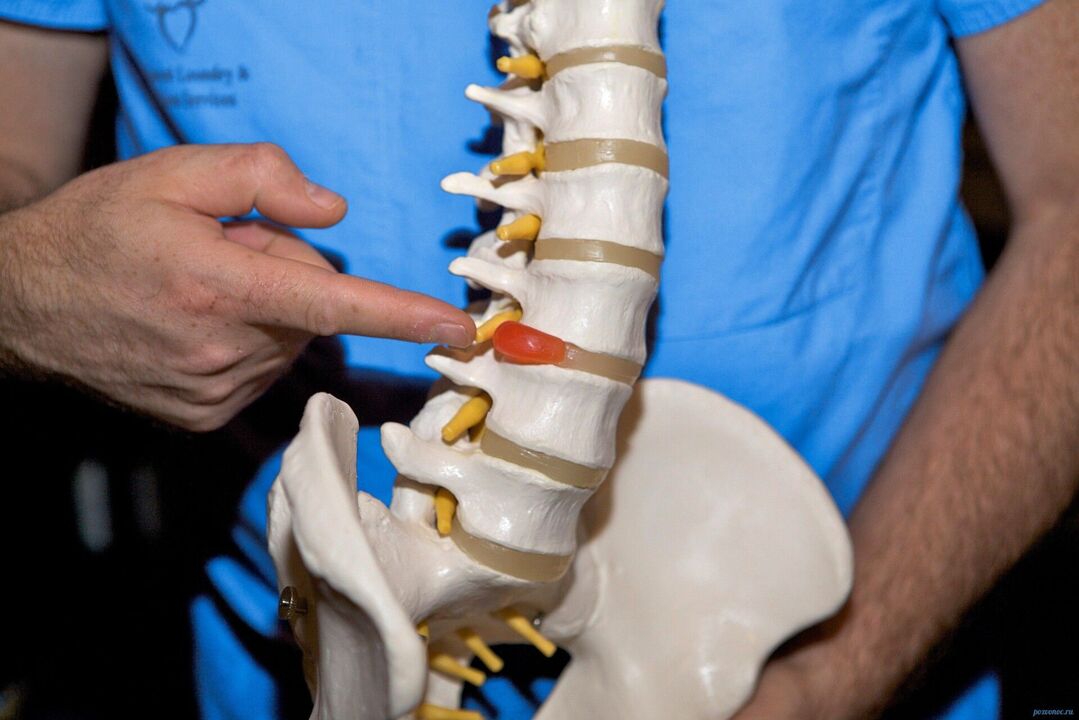
Hernie intervertebrală - proeminența unui disc intervertebral în canalul spinal
Tratamentul consta in ameliorarea durerii si a inflamatiei - se recomanda odihna, calmante, unguente si comprese pe zona inflamata. Medicul poate prescrie terapie fizică sau terapie cu exerciții fizice. Pentru deteriorarea moderată, discul se poate recupera dacă este exclusă cauza herniei sau a proeminenței - de exemplu, întărirea corsetului muscular, reducerea greutății și neaducerea unui stres excesiv asupra coloanei vertebrale.
Dacă durerea în partea inferioară a spatelui este atât de severă încât interferează cu activitățile de zi cu zi, nu dispare în decurs de 1-1, 5 luni sau dacă simptomele se agravează, trebuie să vă adresați din nou medicului dumneavoastră. În unele cazuri, poate fi necesară terapia cu steroizi sau chiar o intervenție chirurgicală. Odată cu vârsta, este posibil să se dezvolte o boală degenerativă a discurilor intervertebrale - acestea devin mai plate și îndeplinesc o funcție de absorbție a șocurilor mai proastă, care poate provoca și durere. În acest caz, tratamentul include ameliorarea durerii și îmbunătățirea generală a corpului.
Scolioza coloanei lombare
Scolioza (curbura) coloanei vertebrale este o deplasare a coloanei vertebrale la dreapta sau la stânga în raport cu axa verticală. Patologia duce la creșterea presiunii asupra anumitor zone ale discurilor intervertebrale și vertebrelor, precum și la țesutul ciupit și fibrele nervoase. Scolioza poate provoca dureri severe în partea inferioară a spatelui din dreapta sau din stânga - unde este plasat cea mai mare parte a stresului - și poate limita sever mobilitatea coloanei vertebrale.
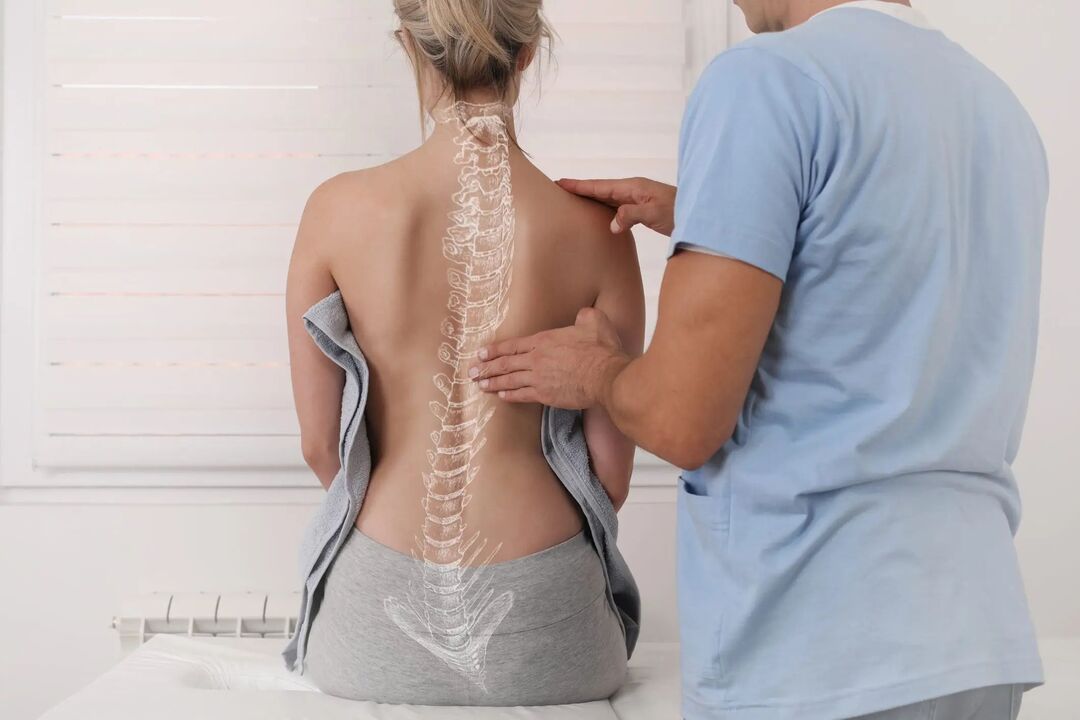
Scolioza (curbura) a coloanei vertebrale poate provoca dureri severe în zona spatelui, unde este pus mult stres
Scolioza poate apărea din cauza slăbirii corsetului muscular în absența unei activități fizice suficiente, a unui stil de viață sedentar (la școlari, lucrători de birou). În acest caz, este dificil pentru mușchi să mențină poziția fiziologică a spatelui și se formează curburi.
Tratamentul presupune introducerea unei activități fizice echilibrate (kinetoterapie, înot), masaj și terapie manuală, proceduri fizioterapeutice de întărire a mușchilor, precum stimularea electrică. Pentru leziunile severe, se recomandă purtarea unui corset, care ajută la menținerea poziției corecte a coloanei vertebrale.
Artrita si artroza
Inflamația și procesele degenerative ale articulațiilor coloanei vertebrale pot provoca, de asemenea, dureri severe de spate. Există multe forme de artrită, inclusiv osteoartrita (lezarea cartilajului și țesuturilor adiacente), spondilita anchilozantă (spondilita anchilozantă - afectarea articulațiilor coloanei vertebrale, care duce la fuziunea vertebrelor).
Artrita poate fi cauzată de îmbătrânire naturală, predispoziție genetică sau boli autoimune.
Tratamentul artritei, în funcție de forma acesteia, poate include utilizarea de antiinflamatoare și analgezice nesteroidiene și steroidiene, proceduri fizioterapeutice (terapie magnetică, electroforeză), masaj terapeutic și kinetoterapie.
Procedurile fizioterapeutice ajută la ameliorarea durerii din cauza patologiilor articulare
Spondilolisteza
Deplasarea unei vertebre în raport cu coloana vertebrală (spondilolisteza) are loc ca urmare a leziunilor sau a proceselor degenerative ale coloanei vertebrale. Patologia apare la sportivi, persoane în vârstă sau persoane cu predispoziție ereditară la boli osoase (de exemplu, osteoporoza - o tulburare a densității osoase). Spondilolisteza poate duce la dureri severe în partea inferioară a spatelui, fese și picioare și poate provoca crampe sau slăbiciune la nivelul picioarelor.
Tratamentul implică ameliorarea durerii și a inflamației care apar din cauza comprimării țesuturilor învecinate de către vertebre. În funcție de severitatea sindromului de durere, medicul poate prescrie analgezice non-hormonale în tablete sau injecții cu corticosteroizi. În același timp, procedurile fizioterapeutice și terapia cu exerciții sunt prescrise pentru a întări mușchii și a restabili poziția vertebrelor. Dacă spondilolisteza este însoțită de dureri foarte severe, se recurge la tratament chirurgical.
În patologiile traumatice și neinfecțioase ale sistemului musculo-scheletic, durerea în partea inferioară a spatelui scade sau scade de obicei atunci când persoana ia o poziție confortabilă.
Dacă spondilolisteza este însoțită de durere severă, medicul dumneavoastră vă poate prescrie injecții cu corticosteroizi.
Boli infecțioase ale coloanei vertebrale
Inflamația țesutului osos (osteomielita) și inflamația discului intervertebral (discita) pot provoca dureri severe de spate. Aceste patologii, de regulă, sunt de natură secundară, adică apar ca o complicație a inflamației altor organe (infecția intră în țesuturi prin fluxul sanguin).
Tratamentul presupune spitalizare, durează până la 1 lună, iar apoi necesită reabilitare, care durează de la 6 la 12 luni.
Boli tumorale ale coloanei vertebrale
Neoplasmele se pot dezvolta sub influența unor factori ereditari sau externi (de exemplu, radiații), dar cel mai adesea apar ca focare repetate (metastaze) în cancerul altor organe - plămâni, glande mamare, prostată, glanda tiroidă, rinichi.
Unul dintre cele mai caracteristice simptome ale patologiilor tumorale este durerea care nu dispare la schimbarea pozitiei sau dupa odihna. Simptome precum amorțeală, paralizie parțială, urinare necontrolată și o creștere bruscă a temperaturii corpului cu frisoane sunt, de asemenea, posibile. Fără tratament, simptomele se agravează.
Tratamentul este prescris în funcție de tipul tumorii, localizarea și simptomele acesteia și poate include chimioterapie, radioterapie și îndepărtarea chirurgicală a tumorilor. Ameliorarea durerii se realizează cu medicamente non-hormonale sau steroizi. Pentru a stabiliza coloana vertebrală, medicul dumneavoastră vă poate prescrie purtarea unui corset.

Corsetul ortopedic ajută la stabilizarea coloanei vertebrale
Boli ale organelor interne care provoacă dureri în partea inferioară a spatelui
Durerea lombară poate apărea cu boli care nu sunt asociate cu patologiile coloanei vertebrale și ale țesuturilor adiacente. Acut sau dureros, poate însoți inflamația organelor interne: pielonefrită, urolitiază, anevrism de aortă abdominală. La femei, durerea în partea inferioară a spatelui se poate dezvolta din cauza patologiilor ginecologice.
Boala urolitiază
O boală în care se formează pietre în rinichi și vezică urinară - formațiuni dure din sedimentele componentelor chimice ale urinei. Durerea de spate este unul dintre principalele semne ale patologiei. În funcție de dimensiune și localizare, pietrele la rinichi pot provoca o durere surdă și dureroasă care apare și dispare periodic, sau o durere foarte ascuțită care nu dispare de la sine și necesită îngrijiri medicale de urgență.
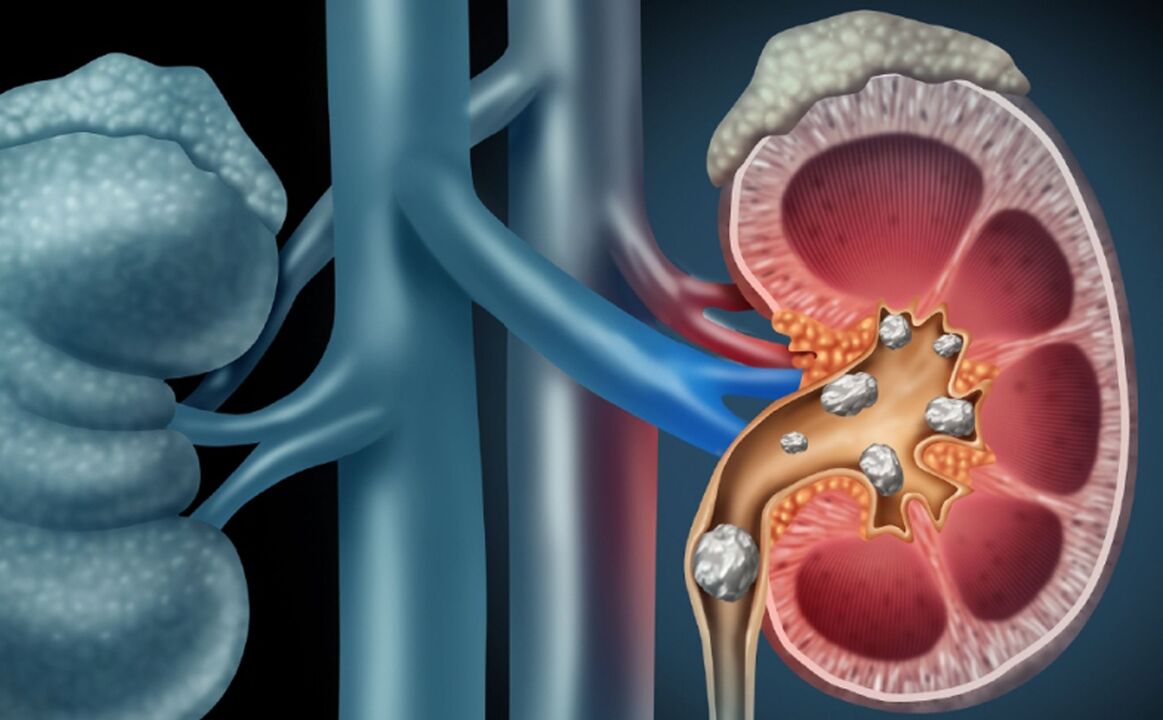
Urolitiaza - formarea de pietre la rinichi și vezică urinară
Dacă bănuiți pietre la rinichi, trebuie să contactați un urolog sau un nefrolog. Medicul va prescrie teste și studii instrumentale (ultrasunete, examen cu raze X, tomografie computerizată, inclusiv cu utilizarea unui agent de contrast) pentru a pune un diagnostic și a alege tactica de tratament.
Tratamentul este prescris luând în considerare dimensiunea, natura, localizarea pietrelor și alți factori. Dacă piatra este mică (5-10 mm) și nu există alte indicații pentru îndepărtarea chirurgicală, se utilizează tratamentul medicamentos. Dacă nu există o dinamică pozitivă în decurs de o lună, se recomandă îndepărtarea prin metode neinvazive sau chirurgicale.
Anevrism de aortă abdominală
O slăbire a pereților aortei abdominale (anevrism) poate duce la afecțiuni care pun viața în pericol, cum ar fi ruptura de aortă și sângerare intraabdominală. De regulă, patologia apare la persoanele în vârstă: grupul de risc include bărbați peste 65 de ani și femei peste 70 de ani, inclusiv fumători, cei care suferă de boli vasculare (tensiune arterială crescută), care au avut anterior anevrisme sau au avut un predispoziție ereditară la acestea.
Durerea în partea inferioară a spatelui din cauza unui anevrism de aortă abdominală nu dispare în timp și poate fi însoțită de dureri în abdomen și picioare.
Dacă se suspectează un anevrism, se prescriu o ecografie abdominală și tomografie computerizată.
Tratamentul depinde de dimensiunea anevrismului. Micile modificări necesită monitorizare cu examinare instrumentală de două ori pe an și ajustări ale stilului de viață. Semnificative (peste 5 cm, cu risc mare de rupere) sunt o indicatie pentru interventia chirurgicala abdominala sau minim invaziva.
Cum să preveniți durerea de spate
Deoarece durerea lombară este cauzată cel mai adesea de leziuni traumatice ale mușchilor, fasciei, articulațiilor sau oaselor, principala recomandare de prevenire este să respectați măsurile de siguranță, să mențineți un corset muscular puternic, precum și oase și articulații sănătoase.
Prevenirea entorselor și microtraumatismelor spatelui inferior:
- o dietă variată care include vitaminele și mineralele necesare menținerii oaselor și țesutului muscular și articulațiilor sănătoase;
- menținerea unei greutăți sănătoase;
- activitate fizică regulată: exercițiile pentru prevenirea durerilor de spate ar trebui să includă exerciții de forță pentru dezvoltarea cadrului muscular, întinderi pentru a ameliora tensiunea și spasmele musculare și antrenamentul cardio pentru a menține alimentarea cu sânge și nutriția țesuturilor;
- respectarea măsurilor de siguranță în timpul practicării sportului - de exemplu, primele ore în sala de sport trebuie supravegheate de un antrenor calificat;
- respectarea măsurilor de siguranță la domiciliu - multe răni pot fi evitate dacă purtați pantofi confortabili, vă țineți de balustradele de pe scări, vă luați timp când afară este alunecos;
- respectarea măsurilor de siguranță atunci când ridicați obiecte grele - sarcina pe coloana vertebrală va fi mai mică dacă vă apropiați de obiect cât mai aproape posibil (nu ajungeți la el), iar când ridicați obiecte de pe podea, îndoiți picioarele în loc să înclinați corpul.

Cursurile de yoga și Pilates ajută la ameliorarea spasmelor și a tensiunii din partea inferioară a spatelui
Fumatul afectează circulația sângelui și afectează nutriția țesuturilor, crescând riscul de deteriorare și rănire.
Ce să faci dacă te doare partea inferioară a spatelui
Dacă te doare partea inferioară a spatelui, motivele pot fi diferite, ceea ce înseamnă că tacticile de tratament vor fi și ele diferite.
În caz de oboseală fizică severă, spatele trebuie să fie odihnit - poate că acest lucru va fi suficient pentru ca mușchii să se refacă și mobilitatea coloanei vertebrale să revină.
Dacă durerea nu dispare în 1-2 zile sau dacă este foarte severă, trebuie să consultați un medic. În timp ce așteptați un medic, puteți încerca să calmați durerea acută cu analgezice.
La întâlnire, medicul va efectua o examinare, va determina cauza durerii și va da recomandări pentru tratament. Acest lucru va ajuta la eliminarea condițiilor periculoase și la prevenirea apariției complicațiilor.
Încălzirea (plasture cu ardei lombar, sticla cu apă fierbinte, saună) este contraindicată pentru inflamație, dar poate ameliora durerea acută la nivelul spatelui, dacă este cauzată de oboseala musculară sau de un nerv ciupit. Aceste metode pot fi utilizate numai după consultarea unui medic.
Ce medic ar trebui să mă adresez pentru o plângere de durere de spate?
Dacă suspectați o patologie a sistemului musculo-scheletic, trebuie să contactați un neurolog și un traumatolog ortoped.
Diagnosticul se realizează în timpul unui examen fizic și folosind metode instrumentale: terapie prin rezonanță magnetică, tomografie computerizată, raze X și ultrasunete. De asemenea, este posibil să se prescrie o mielogramă (studiu cu raze X sau CT cu un agent de contrast injectat în canalul spinal) și electromiografie - un studiu care vă permite să evaluați starea fibrelor nervoase și musculare.
Dacă bănuiți o boală de rinichi, trebuie să contactați un urolog, nefrolog sau terapeut. Medicul va analiza plângerile și va efectua un examen fizic, apoi va prescrie teste de laborator și instrumentale pentru a clarifica diagnosticul.
Pe baza analizelor de sânge și urină, medicul va putea determina dacă există inflamație în organele sistemului urinar, iar studiile cu ultrasunete și cu raze X vor ajuta la vizualizarea organelor, la determinarea cauzei durerii și la alegerea celui mai eficient tratament. tactici.
Dacă originea durerii în partea inferioară a spatelui este neclară, ar trebui să consultați un medic generalist sau un terapeut.
Medicul va colecta o anamneză (antecedente medicale), va analiza riscurile ereditare, va efectua un examen fizic și va prescrie teste care vor identifica procesele inflamatorii sau tulburările în funcționarea organelor interne.
Un test general de sânge ajută la identificarea procesului inflamator.
Dacă este necesar, medicul vă va îndruma pentru studii instrumentale (ultrasunete, raze X, RMN) sau vă va recomanda să contactați un specialist pentru diagnostic și tratament suplimentar.



















