Osteoartrita(artroza) este o boală articulară caracterizată prin modificări degenerative ale cartilajului care acoperă osul, cu alte cuvinte, distrugerea acestuia.
%20și%20cartilaj%20normal%20(dreapta).jpg)
Majoritatea covârșitoare a articulațiilor afectate sunt genunchiul, șoldul, umărul și primul metatarsofalangian. Leziunile altor articulații sunt mult mai puțin frecvente și sunt adesea secundare. În ultimii ani, handicapul cauzat de osteoartrita s-a dublat.
Ca orice boala, osteoartrita are si factori de risc pentru dezvoltarea sa, care sunt studiati activ astazi, iar lista se extinde in fiecare an. Principalele sunt considerate a fi:
- vârstă;
- ereditate;
- tulburări metabolice;
- greutate corporală crescută;
- osteoporoza;
- alimentație inadecvată și neregulată;
- tulburări endocrine;
- menopauza;
- hipotermie frecventă;
- trauma;
- artrita (inflamația articulației);
- focare de infecție sau inflamație cronică (de exemplu, amigdalita cronică).
- Varice.
Dacă observați simptome similare, consultați-vă medicul. Nu vă automedicați - este periculos pentru sănătatea dumneavoastră!
Simptomele osteoartritei
Simptomele comune ale artrozei includ:
- durere în timpul efortului;
- limitarea mișcării în articulație;
- senzație de rigiditate dimineața, senzație de „crunch";
- durere după o odihnă lungă (așa-numita „pornire").
Durerea articulară este rareori acută, mai des dureroasă sau surdă și, de obicei, încetează în timpul repausului. Simptomele sunt adesea ondulate și pot veni și dispare fără a încerca să le trateze. Ele pot fi ușoare, moderate sau severe. Plângerile în osteoartrită pot rămâne aproximativ aceleași mulți ani, dar în timp progresează și starea se înrăutățește. Simptomele minore și moderate pot fi controlate la același nivel, dar evoluția severă a bolii poate duce la dureri cronice, incapacitatea de a efectua activități gospodărești zilnice, ceea ce atrage handicap, până la dizabilitate.
Patogenia osteoartritei
Principalul mediu nutritiv pentru articulație este sinovialalichid. De asemenea, joacă rolul de agent lubrifiant între suprafețele articulare. Un rol uriaș și major în dezvoltarea osteoartritei este atribuit proceselor metabolice în articulație și în structurile sale. În stadiul inițial, când se dezvoltă tulburări biochimice în lichidul sinovial, proprietățile acestuia scad, ceea ce declanșează mecanismul de distrugere. Prima care lovește este membrana sinovială a articulației, care joacă un rol important ca membrană și este un fel de filtru pentru cel mai important nutrient al cartilajului - acidul hialuronic, împiedicându-l să părăsească locul principal de lucru - cavitatea articulară. . Saturația proprietăților fluidului articular determină circulația acestuia, care nu poate fi fără mișcarea regulată a articulației în sine. De aici binecunoscuta expresie „mișcarea este viață". Circulația constantă a lichidului sinovial în cavitatea articulară este cheia unui metabolism cu drepturi depline în acesta. Cu lipsă de nutrienți, cartilajul devine mai subțire, formarea de noi celule se oprește, suprafața articulară devine neuniformă, aspră, cu zone de defecte. Este cunoscută relația dintre bolile venelor extremităților inferioare (de exemplu, vene varicoase) și dezvoltarea tulburărilor metabolice la nivelul articulațiilor, în principal ale genunchiului. Structura osoasă de sub cartilaj răspunde procesului cu un mecanism compensator - se îngroașă, devine mai grosieră și extinde zona de acoperire, rezultând formarea de exostoze și osteofite, care este principalul motiv pentru limitările și deformările articulației. Lichidul sinovial este saturat cu celule inflamatorii și elemente de degradare, capsula articulară ca răspuns la aceasta se îngroașă, devine aspră și își pierde elasticitatea, țesuturile moi devin literalmente uscate (apare deshidratarea), de unde plângerile de rigiditate matinală, „dureri de început". Procesul patologic din ultimele etape provoacă organismul să pornească ultimul mecanism compensator - imobilizarea. În repaus și în așa-numita poziție fiziologică, durerea este minimă, aparatul ligamentar este îndreptat maxim. În această poziție, articulația tinde să se fixeze singură și reușește formarea rapidă de exostoze mai grosiere, care „fixează" articulația, iar pacientul își pierde capacitatea de a o deplasa complet. Mușchii unui astfel de membru sunt hipotrofiați, devin mai slabi și mai mici. Astfel de modificări sunt deja considerate ireversibile.
Clasificarea și etapele de dezvoltare a osteoartritei
Boala este împărțită în 2 mari grupe: primară (sau idiopatică) și secundară. Primul grup se dezvoltă fie ca urmare a unui motiv neclar, fie ca urmare a modificărilor legate de vârstă. Al doilea se caracterizează prin cauze clare și se dezvoltă ca urmare a procesului lor patologic (de exemplu, pe fondul tuberculozei, osteocondritei disecante, necrozei subcondrale etc. )
Indiferent de motivele care au fost un factor în dezvoltarea osteoartritei, există 4 etape ale dezvoltării acesteia:
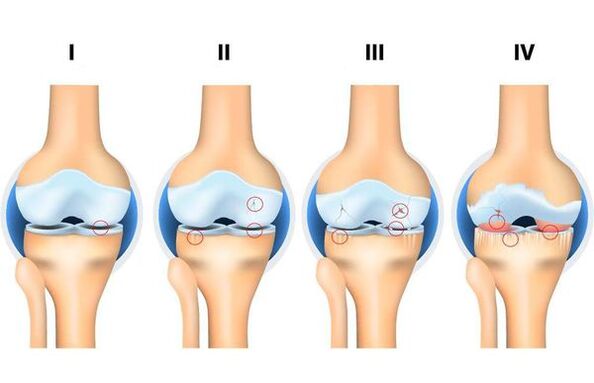
- Etapa 1: structurile dure ale articulației nu sunt implicate în procesul de distrugere, există modificări inițiale în structurile sale moi și în compoziția fluidului articular (care este un mediu nutritiv și reduce frecarea articulației), există o malnutriție a articulației.
- Etapa 2: însoțită de „pornirea" mecanismului de distrugere a structurilor solide ale articulației, se formează formațiuni solide de margine (exostoze, osteofite). Plângeri moderate de modificări ale intervalului de mișcare.
- Etapa 3: însoțită de o îngustare a lumenului articular, distrugerea pronunțată a suprafeței încărcate cu formarea de defecte osteocondrale, limitarea pronunțată a mișcărilor, o senzație constantă de „crunch" în timpul mișcării, modificări inițiale ale axului membrului.
- Stadiul 4: sever, în care mișcările sunt limitate în mod clar în articulație până la absența completă (anchiloză), un proces inflamator pronunțat, deformarea acestuia, formarea de defecte osoase (ca urmare a absenței complete a acoperirii cartilaginoase).
Complicațiile osteoartritei
Fără tratament, orice boală provoacă complicații, iar artroza nu face excepție. Dacă aceasta este forma primară, atunci principalele complicații includ:
- afectarea structurilor moi ale articulației (rupturi degenerative ale meniscurilor, rupturi ale ligamentelor etc. );
- proces inflamator cronic;
- anchiloză (absența completă a mișcării în articulație);
- deformarea articulației.
Dacă aceasta este o formă secundară, atunci complicațiile depind de procesul care a provocat dezvoltarea artrozei. De exemplu, poate duce la osteoporoza, o boala cronica caracterizata printr-o tulburare progresiva a metabolismului osos. Ca urmare, oasele devin fragile, nutriția lor este perturbată, ca urmare, osteoartrita este complicată de amenințarea fracturilor intra-articulare. Prin urmare, este atât de important să vezi un medic în timp util. După cum a scris eminentul chirurg: „Viitorul aparține medicinei preventive".
Diagnosticul osteoartritei
Diagnosticul de artroză începe adesea de la un medic (de obicei un traumatolog ortoped) al asistenței medicale de primă linie (policlinic), unde se efectuează un examen clinic și datele examinării (CT, RMN, radiografii etc. ) sunt interpretate pentru a determina gradul si tipul de osteoartrita. . . Diagnosticul și diagnosticul sunt de obicei simple. Dacă diagnosticul este neclar sau medicul sugerează o dezvoltare secundară a bolii, atunci pentru clarificare pacientul este îndrumat către medici de alte specialități (de exemplu, un reumatolog). Este foarte dificil să se determine gradul de artroză fără rezultatele examinării. Istoricul bolii, metodele și încercările de tratament sunt, de asemenea, importante pentru diagnosticarea și determinarea tacticilor de tratament, deoarece medicul se confruntă adesea cu sarcina dificilă a diagnosticului diferențial (de exemplu, simptomele artrozei și artritei coincid adesea).
Tratamentul osteoartritei
Pestadiile inițiale ale osteoartritei susceptibile de tratament conservator au oferit o abordare integrată. Tratamentul durează mult și urmărește scopul principal: fie oprirea procesului de distrugere în stadiul în care a început tratamentul, fie încetinirea acestui proces. Complexul include tratament medicamentos și non-medicamentos, care include cursuri de terapie cu exerciții fizice (exerciții de fizioterapie și gimnastică), kinetoterapie (de obicei fonoforeză și magnetoterapie), înot, terapie antiinflamatoare (fie prin ingestie, fie local sub formă de geluri sau cremă) , terapie condroprotectoare (luarea de medicamente pe bază de componente cartilajului) și injecții intraarticulare (acestea pot fi atât medicamente homeopatice, cât și preparate cu acid hialuronic). Condroprotectorii sunt încă folosiți de traumatologii ortopedici, sunt prescriși prin cursuri interne, dar rezultatele studiilor științifice recente din țările occidentale resping efectul pozitiv în comparație cu efectul placebo. Cu simptome severe și stadii severe, tratamentul conservator devine ineficient, ceea ce pune pe primul loc tratamentul chirurgical. Având în vedere indicațiile, poate fi atât un tratament minim invaziv – artroscopie, cât și endoprotezare. Cu artroscopia (endoscopia articulației), este igienizat sub controlul opticii video, exostozele (dacă este posibil) și deteriorarea structurilor moi sunt îndepărtate, ceea ce se observă adesea în astfel de etape. Recent, insa, beneficiile acestui tip de interventie pentru osteoartrita au fost puse la indoiala din ce in ce mai mult, intrucat nu are efectul dorit in durerile cronice, iar in unele cazuri poate provoca daune semnificative daca este realizata prost.
Endoproteza este o operație dificilă și dificilă din punct de vedere tehnic, al cărei scop este de a crea o articulație artificială, complet nouă. Necesită indicații clare și identificarea riscurilor în prezența contraindicațiilor. Astăzi se folosesc cu succes endoprotezele pentru articulațiile genunchiului, șoldului și umărului. Supravegherea suplimentară în ambulatoriu de către un medic reduce riscurile și termenii de reabilitare, îmbunătățește calitatea și eficiența operației efectuate.
Prognoza. Profilaxie
Predicția depinde de o vizită în timp util la un traumatolog-ortoped și de începutul unui complex de tratament. În ceea ce privește eliminarea modificărilor morfologice ale osteoartritei, prognosticul este nefavorabil, deoarece este imposibil să se restabilească complet structura cartilaginoasă a articulației. La bătrânețe, evoluția bolii este mai severă decât la tineri. Cu toate acestea, cu acces în timp util la un medic și respectarea tuturor recomandărilor, este posibil să se elimine toate plângerile și să se restabilească întreaga funcție motorie a articulației.
Măsuri preventive:
- Activitate fizică regulată.Este o concepție greșită că activitatea fizică poate „uza" o articulație. Creștet - da, dar nu regulat și moderat. Potrivit ultimelor date, orice activitate care vizează întărirea și menținerea masei musculare, îmbunătățirea coordonării, susține funcția motrică a articulațiilor și alimentarea lor cu sânge. Orice activitate fizică vă permite să obțineți o circulație regulată a fluidului articular, care este principala sursă de nutriție pentru articulație și structurile sale. Se știe că persoanele care folosesc transportul în comun în fiecare zi și au trafic pietonal sunt mai puțin susceptibile de a dezvolta osteoartrită.
- Controlul greutății corporale și reducerea adecvată a acesteia.Masa crescută crește sarcina asupra articulațiilor extremităților inferioare și a coloanei vertebrale. Prin urmare, orice protocol pentru reabilitarea și tratamentul conservator al osteoartritei include un curs de LFT (exerciții de fizioterapie și gimnastică).
- Corectarea și eliminarea deformărilor congenitale.Un rol important îl joacă picioarele plate, care de-a lungul anilor duce la o încălcare a axei picioarelor, ceea ce presupune o încărcare disproporționată crescută asupra anumitor părți ale articulațiilor și coloanei vertebrale, deformându-le.
- Alimentație bună.Vă permite să creați condiții pentru îmbogățirea completă a articulației cu nutrienți. Prin urmare, respingerea unui număr mare de alimente, dietele frecvente, alimentația neregulată a alimentelor sărace în substanțe (fast-food etc. ) pot deveni un „declanșator" pentru dezvoltarea osteoartritei.
- Eliminarea în timp util a bolilor concomitente.Examenele medicale acum uitate au făcut posibilă identificarea și eliminarea în timp util a bolilor într-un stadiu incipient. Bolile concomitente pot fi o cauză semnificativă a dezvoltării și progresiei artrozei (de exemplu, boli ale sistemului endocrin, tractului gastrointestinal, focare cronice de infecție sau inflamație).



















